- Accueil >
- Pathologies >
- Malformations craniofaciales >
- Syndrome de Pfeiffer
Syndrome de Pfeiffer
Le syndrome de Pfeiffer est une maladie génétique rare présente à la naissance (congénitale). Il s'agit d'une acro-céphalo-syndactylie caractérisée par :
- des malformations du crâne (craniosténoses : fusions prématurées de certains os du crâne au niveau de différentes sutures crâniennes)
- le développement insuffisant de la partie moyenne du visage (faciosténose)
-
des anomalies des mains et des pieds (déviation caractéristique de la première phalange des pouces et des gros orteils)
à l'origine notamment :
- de malformations du visage
-
d'anomalies oculaires
- de troubles neurologiques
- de troubles oto-rhino-laryngologiques ou ORL (auditifs, respiratoires)
- d'anomalies dentaires
Syndrome de Pfeiffer

Trois sous-types 1, 2 et 3 du syndrome de Pfeiffer ont été décrits : le syndrome de Pfeiffer de type 1 est la forme dite classique avec des manifestations moins sévères que dans les types 2 et 3.
L’incidence annuelle du syndrome de Pfeiffer est de 1/100 000.
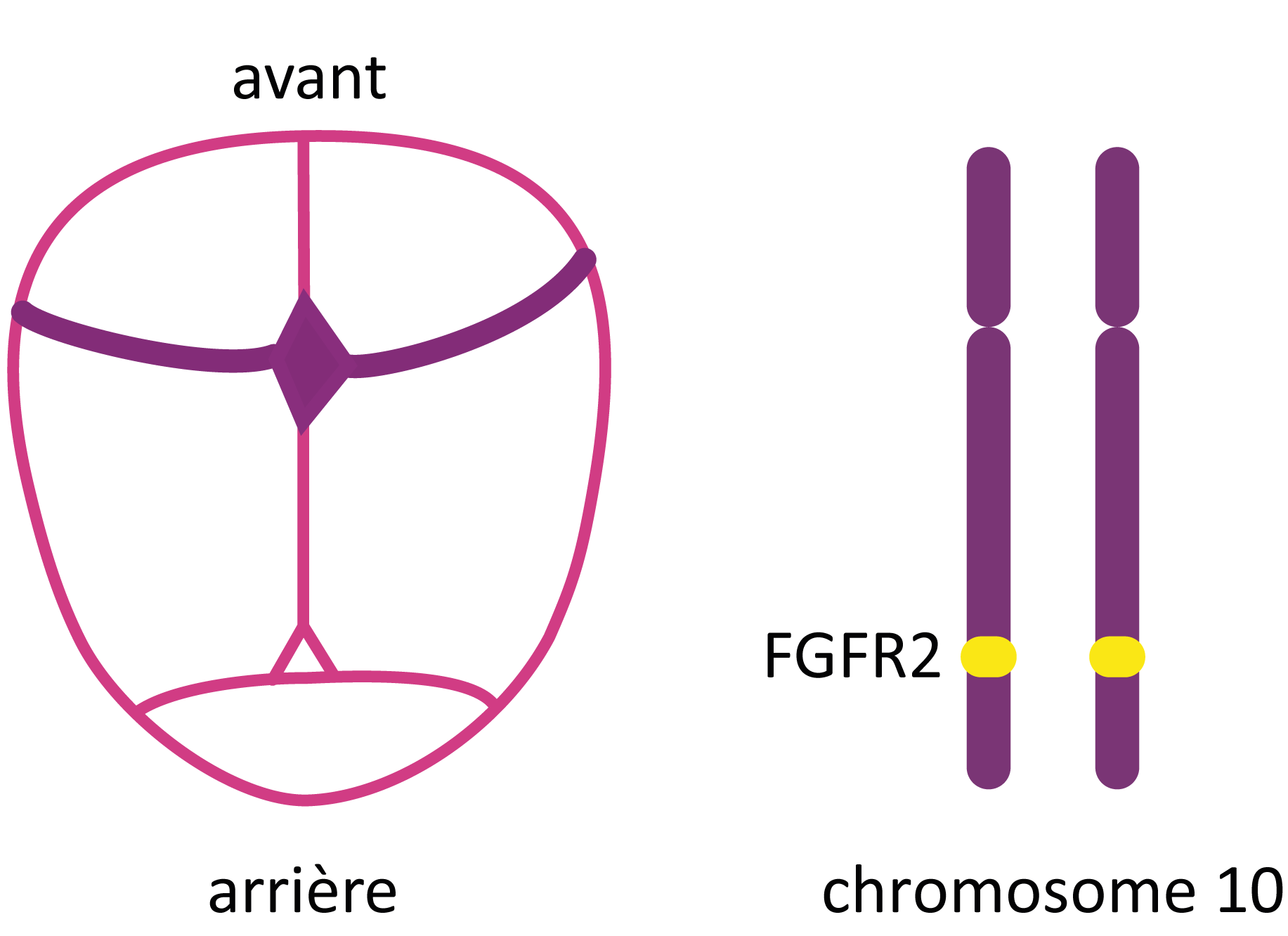
La plupart des cas de syndrome de Pfeiffer résulte de mutations génétiques spontanées (néomutations) et sont sporadiques. Le plus souvent, il s'agit de nouvelles mutations du gène FGFR2 localisé sur le chromosome 10 (10q25.3-q26) et impliqué dans la signalisation cellulaire au cours du développement embryonnaire.
Des mutations du gène FGFR1 localisé sur le chromosome 8 (8p11.23) peuvent être impliquées dans de très rares cas du syndrome de Pfeiffer de type 1.
Des mutations spontanées ont été associées à un âge paternel avancé.
Génétique des craniosténoses
Pr Corinne Collet
Journée Recherche & Innovation 2021 de la Filière TETECOU
Génétique & craniosténose
une animation de l'ERN CRANIO
Le syndrome peut se transmettre héréditairement, le plus souvent selon le mode autosomique dominant, c'est à dire que si l'un des parents est atteint, donc porteur d'un gène muté et d'un gène normal, la probabilité pour ses enfants d'avoir le syndrome est de 50 % que ce soit une fille ou un garçon.
Un conseil génétique doit être proposé aux familles concernées.
Des manifestations caractéristiques du syndrome de Pfeiffer sans mutation des gènes FGFR1 ou FGFR2 sont présentes chez près de 20 % des personnes atteintes.
Le syndrome de Pfeiffer est défini comme étant une craniosténose syndromique : la craniosténose n’est pas isolée mais associée à des atteintes d’autres structures ou organes.
Il s’agit d’une faciocraniosténose, c’est-à-dire que la craniosténose est associée à des malformations du visage.
-
Malformations du crâne
Les personnes atteintes du syndrome de Pfeiffer ont une craniosténose complexe (impliquant plusieurs sutures), le plus souvent bicoronale (fermeture prématurée des deux sutures coronales situées à l'avant du crâne et rejoignant la fontanelle antérieure) : il s'agit d'une brachycéphalie se caractérisant par :
- un crâne aplati et élargi,
- la partie postérieure et inférieure de la tête (occiput) plate,
- un front large qui tend à bomber vers l’avant en surplomb du visage
D'autres sutures peuvent également être impliquées notamment la suture sagittale (située au milieu du crâne et reliant les deux fontanelles antérieure et postérieure) et la suture lambdoïde (située à l'arrière du crâne) à l'origine d'aspects d'oxycéphalie (crâne pointu ou en forme de cône) ou de pansynostose (crâne en trêfle).
 Crédit : CRMR CRANIOST et Filière TETECOU
Crédit : CRMR CRANIOST et Filière TETECOU
Brachycéphalie : fermeture prématurée des deux sutures coronales
Ces malformations variables du crâne peuvent être visibles à la naissance mais le plus souvent elles apparaissent au cours de la première année de vie.
La fusion prématurée des sutures coronales empêche la partie antérieure du crâne de se développer normalement et peut être à l'origine d'une réduction du volume intracrânien et d'une augmentation de la pression dans le crâne (hypertension intracrânienne), pouvant être responsables de conséquences importantes sur la vision et le développement psychomoteur.
-
Manifestations neurologiques
- Un retard de développement intellectuel peut concerner les enfants ayant un "crâne en trèfle" à cause de l'incapacité du cerveau à se développer par manque de place dans la boîte crânienne
- Une hydrocéphalie est présente dans près de 46 % des cas : elle est caractérisée par une altération du débit ou de l'absorption du liquide céphalo-rachidien qui circule dans les cavités du cerveau (ventricules) et du canal rachidien, et entraînant potentiellement l'augmentation de la pression des fluides dans le crâne (pression intracrânienne) et le cerveau.
- Une anomalie de Chiari correspondant à une malformation de la charnière occipito-cervicale à l'origine de la position anormale du cervelet dans la partie supérieure du canal rachidien. Les manifestations de cette anomalie sont des vomissements, des troubles de la déglutition, des troubles de l'équilibre.
-
Malformations du visage
Les principales malformations du visage sont :
- un front proéminent (bosse frontale)
- un développement insuffisant (hypoplasie) de la partie moyenne du visage, qui est de plus positionnée en retrait
- une distance entre les yeux généralement grande (hypertélorisme) avec des orbites peu profondes, à l'origine de globes occulaire qui semblent faire saillie (exhorbitisme)
- un raccourcissement de l'os du nez avec un pont nasal déprimé
-
une mâchoire supérieure sous-développée (maxillaire hypoplasique) et une mâchoire inférieure proéminente (prognathisme mandibulaire) à l'origine de difficultés pour s'alimenter (mastication difficile).
-
Anomalies oculaires
Les personnes atteintes du syndrome de Pfeiffer peuvent avoir les anomalies oculaires suivantes :
- un assèchement et une inflammation des couches supérieures de l'œil (kératites) et également des membranes qui tapissent les surfaces internes des paupières et recouvrent le blanc des yeux (conjonctivites) du fait d’une incapacité à fermer les paupières au cours du sommeil consécutif à l'exophtalmie. Une cécité peut se produire.
- une atteinte du système permettant la sécrétion des larmes (système lacrymal) avec un risque de kérato-conjonctivite sèche.
- des anomalies de la paupière avec un retournement soit en dedans du bord libre de la paupière (entropion), soit en dehors vers l'extérieur (ectropion) à l'origine d'une atteinte du film lacrymal protecteur
- les yeux souvent ne pointent pas dans la même direction (strabisme) et l'absence de développement de la vision d'un œil (amblyopie) est possible
- une absence bilatérale de capacité de fixation et de suivi visuels
En cas d'hypertension intra-crânienne non prise en charge, le nerf optique peut être endommagé et provoquer une perte de la vision.
-
Troubles ORL
Les principaux troubles ORL sont :
- des obstructions des voies respiratoires responsables de pauses respiratoires pendant le sommeil (apnées obstructives du sommeil) de sévérité variable
- des malformations des conduits auditifs externes et de l'oreille moyenne (tympan, osselets : marteau et enclume) entraînant une surdité dite de transmission, le plus souvent bilatérale et de sévérité variable
- des troubles vestibulaires dans de rares cas, avec des troubles de l'équilibre pouvant retarder la motricité
- des difficultés pour déglutir et parler
-
Anomalies dentaires
Il s'agit notamment de :
- dents serrées et mal alignées
- recouvrement des dents du haut par les dents du bas (inversion de l'articulé dentaire)
à l'origine de difficultés pour s'alimenter.
-
Anomalies squelettiques
Il s'agit notamment de :
- anomalies des pouces et des gros orteils qui peuvent être plus ou moins courts et larges, parfois dupliqués et / ou déviés par rapport aux autres doigts
- soudure (syndactylie) des deuxième-troisième doigts et orteils
- diminution ou d'absence de la mobilité des articulations des épaules, des coudes
- fusion des os du bras (synostose radio-ulnaire) au niveau du coude, empêchant les mouvements de l’avant-bras.
-
Difficultés psycho-sociales
Le syndrome de Pfeiffer est à l'origine d'une apparence physique différente, source d'une mauvaise estime de soi avec un risque de repli sur soi, d'exclusion.
De plus, les périodes pré et post-opératoires, la gestion de la douleur et l’acceptation de la maladie génèrent souvent de l'anxiété.
Trois sous-types de syndrome de Pfeiffer ont été décrits
- syndrome de Pfeiffer de type 1 considéré comme le « syndrome de Pfeiffer classique » :
-
- forme la moins sévère,
- hypoplasie légère à modérée de la partie moyenne du visage,
- malformations mineures des mains et des pieds,
- exophtalmie absente ou légère,
- développement neurologique et intellectuel le plus souvent normal.
- syndrome de Pfeiffer de type 2 :
-
- forme plus sévère,
- exophtalmie très importante,
- sténose ou une atrésie des choanes,
- pouces larges et déviés, gros orteils,
- ankylose ou synostose (fusion osseuse) du coude,
- complications (hydrocéphalie, convulsions) à l'origine d'un pronostic plus réservé,
- anomalies du développement cérébral,
- obstruction des voies aériennes et apnée obstructive du sommeil,
- surdité bilatérale.
- syndrome de Pfeiffer de type 3 : les mêmes manifestations que le syndrome de Pfeiffer de type 2 avec en plus :
-
- un crâne en trèfle,
- déficit neurologique sévère,
- troubles respiratoires sévères,
- risque important de décès précoce.
Les types 2 et 3 ont été constatés uniquement dans des cas sporadiques (résultant de nouvelles mutations et non transmis par les parents).
Ils présentent un risque de décès précoce à cause de troubles neurologiques graves et de problèmes respiratoires.
Le diagnostic
Le syndrome de Pfeiffer peut être détecté avant la naissance (en prénatal) à l'échographie prénatale ou à la naissance (néonatal) par l'observation des malformations du crâne, des anomalies caractéristiques du visage, des mains et des pieds.
La confirmation du diagnostic du syndrome de Pfeiffer peut se faire par un test génétique moléculaire identifiant les mutations spécifiques dans les gènes FGFR2 et FGFR1.
Les spécificités de la craniosténose ainsi que les malformations des mains et pieds permettent de différencier le syndrome de Pfeiffer d'autres syndromes d'acro-céphalo-syndactylie (comme les syndromes d’Apert, de Crouzon, de Carpenter, de Sarthre-Chotzen, de Waardenburg), et d’autres formes syndromiques de craniosténoses (comme les syndromes de Jackson-Weiss, de Muenke, d’Antley-Bixler et le syndrome de cutis gyrata-acanthosis nigricans-craniosynostose).
Syndrome d'Apert
 Crédits : Filière TETECOU et CRMR CRANIOST (crâne), Piotr Siedlecki - licence Creative Commons (visage), Freepik.com (main, pied)
Crédits : Filière TETECOU et CRMR CRANIOST (crâne), Piotr Siedlecki - licence Creative Commons (visage), Freepik.com (main, pied)
La prise en charge du syndrome de Pfeiffer doit être réalisée par : une équipe pluridisciplinaire expérimentée de chirurgiens hautement qualifiés : neurochirurgien, chirurgien plasticien pédiatrique, chirurgien maxillo-facial, chirurgien ORL, chirurgien orthopédiste, chirurgien-dentiste ainsi que
des professionnels médicaux et paramédicaux : néonatalogiste, pédiatre, neuropédiatre, généticien, pneumologue, ophtalmologue, anesthésiste, radiologue, orthodontiste, orthophoniste, nutritionniste, audioprothésiste, orthoprothésiste, orthoptiste, kinésithérapeute, ergothérapeute, psychomotricien, psychologue, puéricultrice, auxiliaire de puériculture, infirmier, assistant social,
En coordination avec le pédiatre ou le médecin traitant.
Chez les nouveau-nés en particulier ceux atteints des sous-types 2 et 3 du syndrome de Pfeiffer, les traitements les plus prioritaires concernent les troubles de la respiration et l'hypertension intracrânienne.
Les personnes atteintes du syndrome de Pfeiffer ont besoin de plusieurs interventions chirurgicales de l’enfance à l’âge adulte, qu’il est nécessaire de planifier minutieusement en collaboration avec différents spécialistes en fonction des besoins de chaque enfant, en tenant compte des manifestations et de la croissance du squelette.
Un grand nombre d'interventions chirurgicales, de l'enfance à l'âge adulte, peuvent être nécessaires, ce qui peut être souvent très éprouvant aussi bien pour la personne atteinte du syndrome que pour ses proches. Le soutien psychologique est important.
-
Prise en charge craniofaciale
Le traitement de la craniosténose est exclusivement chirurgical : il a pour but de :
- restaurer une place suffisante au cerveau en développement dans le crâne,
- diminuer une éventuelle pression intracrânienne qui peut avoir des conséquences sur le développement psychomoteur et la vision.
- améliorer l'apparence de la tête de l'enfant atteint.
La chirurgie va permettre d’avancer la partie du front et des orbites, qui sont aplatis et déplacés vers l'arrière, avec un geste de remodelage et d'avancement fronto-crânien. La partie de front remodelée et avancée est tenue en place par des vis et des plaques résorbables qui vont disparaître 6 à 18 mois après la chirurgie.
Cette chirurgie est réalisée autour des 7-8 mois de l'enfant.
Dans certains cas, si l’enfant présente également un aplatissement postérieur du crâne, une chirurgie en 2 temps pourra être proposée :
- Un geste d’expansion postérieure avec ou sans distracteurs crâniens autour de l’âge de 5-6 mois
- Un geste d’avancement fronto-crânien vers l’âge de 9-12 mois.
La cicatrice chirurgicale est toujours la même, bien cachée dans les cheveux.
Le risque de réapparition à distance d'une hypertension intracrânienne justifie la nécessité d’un suivi annuel avec des examens ophtalmologiques de fond d'œil (FO) qui vont permettre de détecter rapidement un éventuel problème et programmer si besoin une 2e chirurgie à distance.
Un possible retard d’ossification peut justifier des chirurgies « réparatrices » à l’adolescence.
À mesure que l’enfant grandit, un remodelage du visage peut être nécessaire pour corriger l’hypoplasie.
-
Prise en charge ORL
Une prise en charge ORL précoce est nécessaire pour :
- traiter les troubles respiratoires
- dépister rapidement un éventuel déficit auditif en vue d'appareiller l’enfant si nécessaire, pour favoriser le développement du langage.
Elle se fait en lien avec une prise en charge orthophonique.
-
Prise en charge ophtalmologique
Une prise en charge ophtalmologique est nécessaire pour surveiller l'aspect du nerf optique, dépister un éventuel déficit visuel, corriger le strabisme, l'amblyopie.
-
Prise en charge neurologique
En plus de l’IRM cérébrale, toujours réalisée au moment de la chirurgie pour bien évaluer la présence d’une éventuelle malformation du cerveau, un éléctroencéphalogramme (EEG) et une consultation avec un neuropédiatre sont nécessaires dans la première année de vie.
-
Prise en charge dentaire
Les anomalies dentaires sont prises en charge par une équipe pluridisciplinaire spécialisée (chirurgien-dentiste, orthodontiste, etc.).
L'Education Thérapeutique du Patient (ETP)
Les enfants porteurs du syndrome de Pfeiffer peuvent bénéficier des programmes suivants d'Éducation Thérapeutique du Patient au sein de la Filière TETECOU :
- Accompagnement de la distraction cranio-faciale dans les faciocraniosténoses (Hôpital Necker)
- Comprendre et mieux vivre avec une craniosténose (Hospices Civils de Lyon)
- Éducation thérapeutique pour la prévention des complications et l'amélioration de la qualité de vie des enfants atteints de malformations de la face et de la cavité buccale (Hôpital Necker)
- E...change de regard : Programme destiné aux enfants (entre 6 et 11 ans) ayant une maladie rare et souffrant du regard des autres (Hôpital Necker)
Des ateliers éducatifs, sur l'estime de soi, par exemple, ou des rencontres avec d'autres parents ou enfants peuvent également être organisés.
Les personnes atteintes du syndrome de Pfeiffer doivent être prises en charge dans les Centres de Référence ou de Compétence Maladies Rares Craniosténoses et Malformations craniofaciales (CRANIOST).
- les Centres de Référence ou de Compétence des Fentes et Malformations faciales (MAFACE) pour la prise en charge des malformations faciales,
- les Centres de Référence ou de Compétence des Malformations ORL Rares (MALO) pour la prise en charge des manifestations ORL,
- les Centres de Référence ou de Compétence des Maladies Rares Orales et Dentaires (O-Rares) pour leurs soins dentaires,
- les Centres de Référence ou de Compétence du Syndrome de Pierre Robin et Troubles de succion-déglutition congénitaux (SPRATON) pour la prise en charge des difficultés d'alimentation.
Associations de personnes malades
Documentation et livrets d'information pour les personnes atteintes et leurs familles
Manga "Les aventures du Lefort III"
 Crédit : Les P'tits Courageux
Crédit : Les P'tits Courageux
Outils d'information sur la prise en charge des patients adultes porteurs de faciocraniosténoses
Education thérapeutique des enfants suivis pour une facio-craniosténose et de leur famille.
Livret d’information sur la chirurgie craniofaciale
Dr Giovanna Paternoster
Journée Nationale 2021 de la Filière TETECOU
Orphanet - Sites d'intérêt
Recommandations et autres références pour les professionnels
PAS À PAS en Pédiatrie
Arbres décisionnels commentés des Sociétés de Pédiatrie
Déformations crâniennes du nourrisson

PNDS
Craniosténoses syndromiques : diagnostic anténatal et prise en charge dans les six premiers mois de vie
à venir
La recherche
Les mutations activatrices dans le gène FGFR2 sont à l’origine d’anomalies de formation et de réparation osseuse
Dr Anne Morice
Journée Recherche & Innovation 2023 de la Filière TETECOU
Craniofacial anomalies : lessons from animal models
Dr Laurence Legeai-Mallet
Journée Nationale 2021 de la Filière TETECOU
Modélisation de la croissance craniofaciale dans les craniosténoses - enjeux thérapeutiques
Mme Maya Geoffroy
Journée Recherche & Innovation 2021 de la Filière TETECOU
Reconnaissance des syndromes malformatifs par intelligence artificielle - premier pas vers un phénotypage multimodal
Dr Roman-Hossein Khonsari
Journée Recherche & Innovation 2021 de la Filière TETECOU
Médias
Peri-operative management of upper airway in syndromic craniosynostosis
Dr Jeremy Peuchot
Webinaire de l'ERN CRANIO, 07/11/2024
Prise en charge des patients adultes porteurs de faciocraniosténoses
Amélioration de l’annonce du diagnostic et accompagnement des patients et de leur entourage : craniosténoses
Pr Federico Di Rocco et Mme Séverine Colinet
Colloque "Recherche en Sciences humaines et sociales" de la Fondation Maladies Rares (2016)